I nostri consigli
"Ricordati che il miglior medico è la natura, guarisce i due terzi delle malattie e non parla male dei colleghi"
C. Galeno, 201 DC
Impariamo a lavarci i denti

Come si lavano i denti
L'importanza dell'igiene orale è universalmente riconosciuta, la tecnica e gli strumenti idonei per attuarla invece rimangono per molti dei veri misteri. Alcune persone, per esempio pensano di risolvere il tutto con collutori e dentifrici toccasana, altri ancora usano sistemi più moderni come docce orali al massimo della potenza, senza dimenticare quanti si affidano alle pastiglie, alle gomme da masticare, agli spray anti-alitosi.
La verità però è un'altra: l'unico modo per prevenire la carie dentale ed i problemi parodontali è l'azione meccanica di pulizia esercitata dallo spazzolino, dal filo interdentale o dallo scovolino, usati nel modo e nei tempi corretti.

Lo spazzolino
Spazzolare efficacemente i denti non è facile, è compito del dentista insegnare la tecnica più adatta in base alla bocca ed ai suoi eventuali problemi. Norma generale valida per tutti è raggiungere tutte le superfici dentali con lo spazzolino, non solo quelle che si vedono sorridendo. Lo spazzolino deve avere una testina piccola per arrivare facilmente in tutte le zone della bocca, deve essere di setole artificiali, più igieniche, e di tipo morbido o medio per non ledere i tessuti molli e provocare recessioni gengivali. E' necessario cambiarlo di frequente, quando le setole sono usurate e senza forma, circa ogni due mesi.
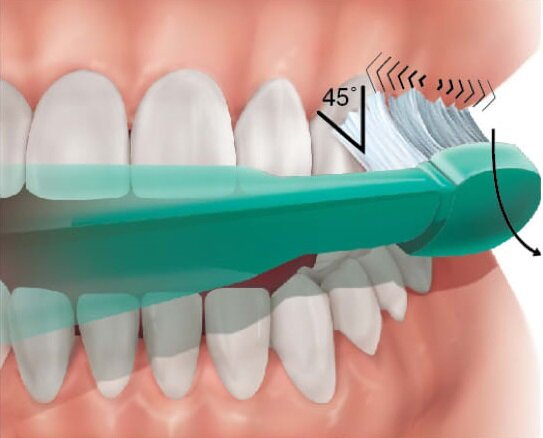
La tecnica di spazzolamento
Bisogna evitare di spazzolare soprattutto in senso orizzontale, invece lo spazzolino deve muoversi in senso verticale rispetto all'asse lungo dei denti. Un movimento verticale pulisce meglio gli spazi interdentali,ed inoltre evita le abrasioni ai colletti dentali che si verificano dopo anni di spazzolamento scorretto. Il movimento ideale è quindi verticale, dalla gengiva verso il dente, per andare a pulire efficacemente anche la zona del solco gengivale.
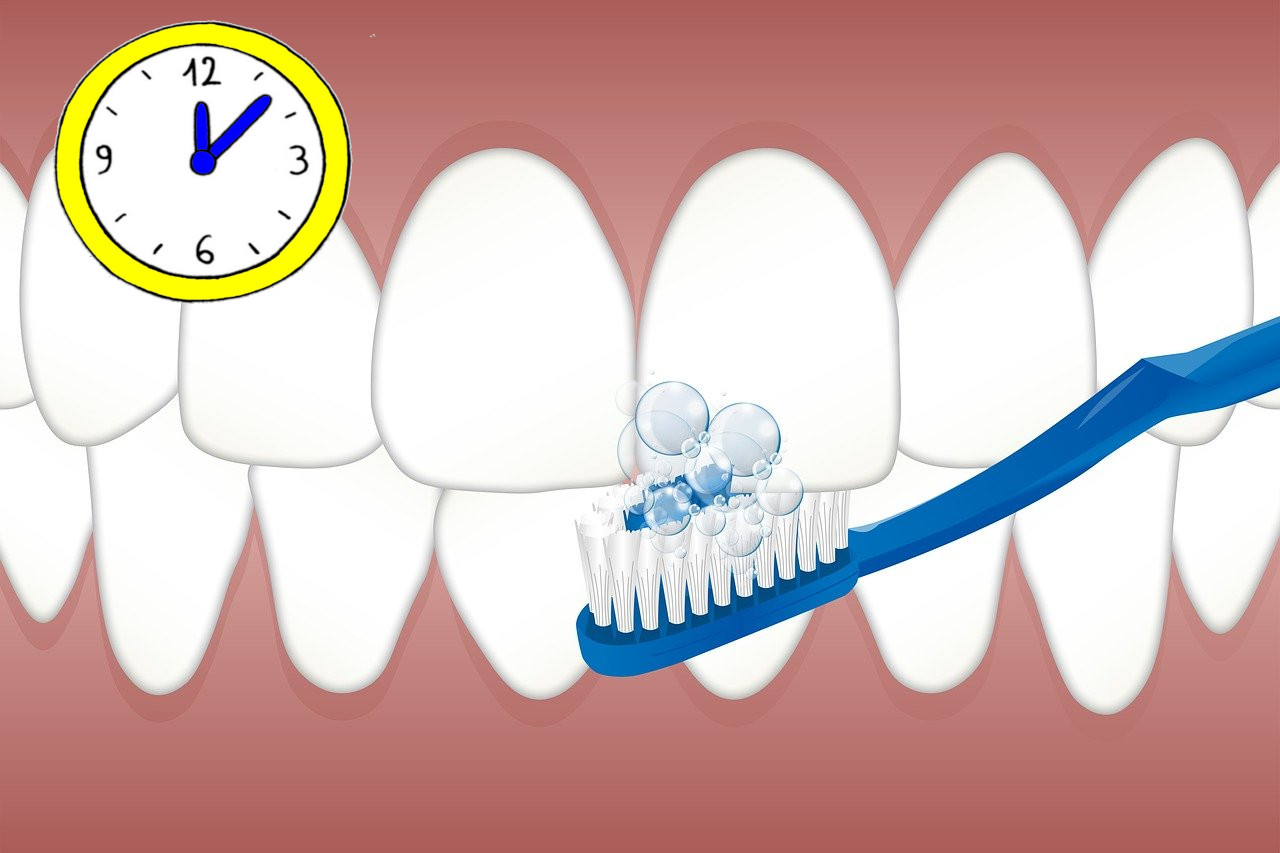
I tempi di spazzolamento
Tutti i giorni, dopo ogni pasto, per almeno 2-3 minuti alla volta. Indispensabile quindi l'utilizzo di spazzolini da viaggio ed almeno alla sera obbligatorio detergere gli spazi interdentali con filo o scovolino.

Il filo interdentale
Indispensabile amico della bocca, appare per tutti quasi sempre ostico al paziente che lo considera difficile da usare, noioso e doloroso. In realtà il filo interdentale è di semplice e veloce utilizzo se si ha la pazienza di acquisire la giusta tecnica e manualità. Esso è l'unico mezzo in grado di detergere le superfici interdentali dove lo spazzolino non riesce ad arrivare, e dove purtroppo si annidano con più facilità i residui di cibo e placca batterica.
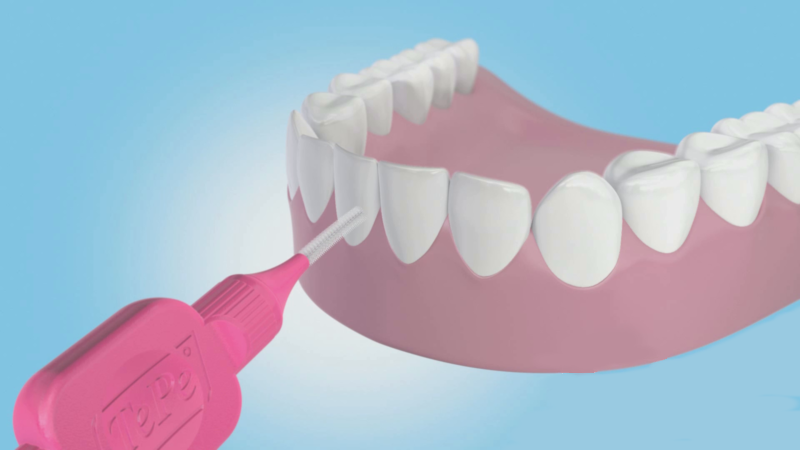
Lo scovolino
In alcune bocche con adeguato spazio interdentale, il filo può essere sostituito dallo spazzolino interprossimale o scovolino, altrettanto efficace e facile da manovrare.
Ne esistono di misure e forme diverse a seconda dello spazio interdentale e va cambiato quando le setole sono consumate.

La doccia orale
E' stato scientificamente dimostrato che il getto d'acqua, anche al massimo della potenza, pulisce la bocca dai detriti alimentari ma non riesce ad eliminare la placca batterica, che è il fattore eziologico primario delle patologie orali. Quindi la doccia orale può essere considerata un coadiuvante di spazzolino e filo interdentale ma non un sostituto.
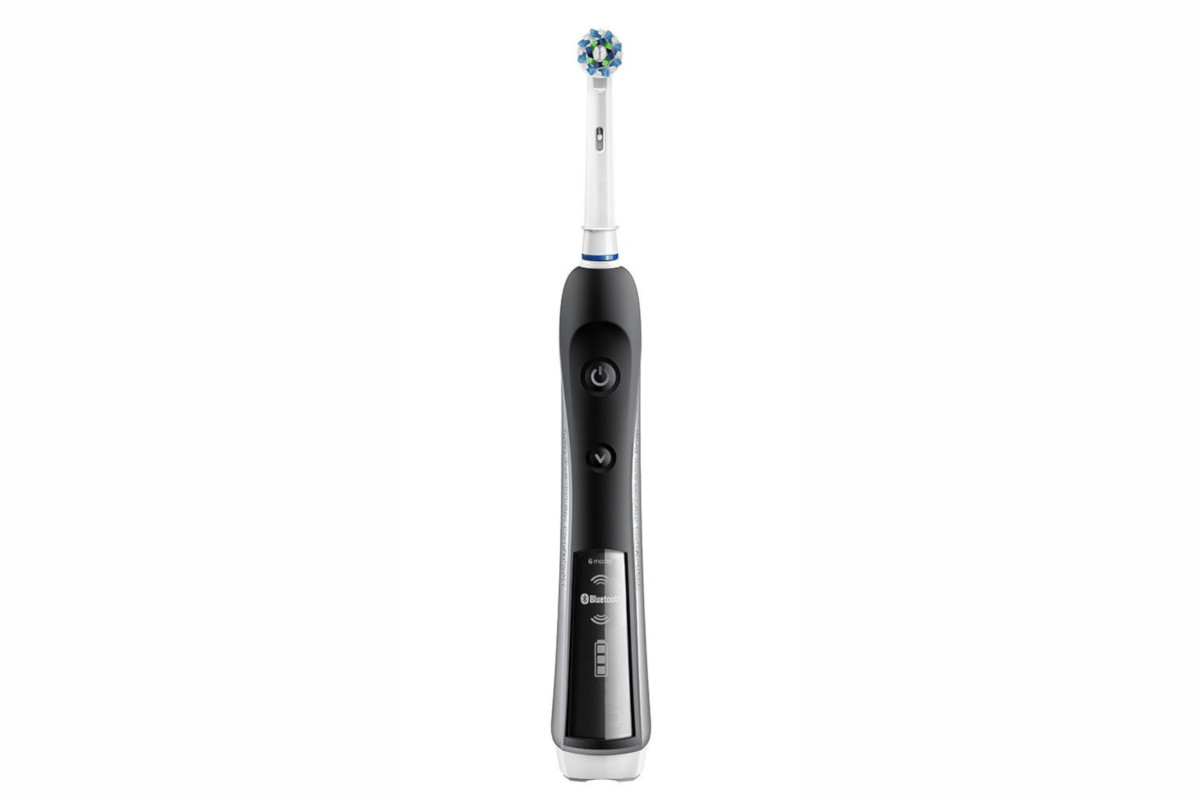
Lo spazzolino elettrico
Quelli della nuova generazione, con movimento rotante delle setole e testina piccola di media durezza, non sono traumatici e facilitano il movimento manuale di rimozione della placca pur richiedendo lo stesso tempo di utilizzo.

Il dentifricio
Il dentifricio è come il profumo, un tocco finale! E' giusto usare quelli fluorati ed a bassa abrasività; il fluoro, infatti, possiede attive proprietà mineralizzanti e, penetrando nelle porosità delle superfici dentali precedentemente deterse, ha un'efficace azione anticarie.

Il collutorio
Come il dentifricio il collutorio non serve a pulire i denti ma, a secondo del principio attivo in esso contenuto, ha delle proprietà antisettiche, antinfiammatorie o remineralizzanti.
E' buona regola utilizzarlo solo al bisogno, a denti puliti e seguendo le indicazioni del dentista.
Curare i denti durante l'allattamento
A molte madri viene inappropriatamente consigliato di interrompere l’allattamento materno per effettuare le cure dal dentista o di evitare le stesse cure durante questa fase per paura degli effetti avversi sul neonato. Questo approccio non è tuttavia giustificato e la mamma che allatta può tranquillamente sottoporsi alle cure dentistiche. L’unica controindicazione possibile può essere legata all’uso di alcuni farmaci, tuttavia solitamente non usati nella pratica odontoiatrica quotidiana. Non ci sono infatti controindicazioni legate all’anestesia che, essendo localizzata, viene eliminata rapidamente dall’organismo. Qualora venga usata l’anestesia, è sufficiente saltare una poppata, quella subito dopo la seduta dal dentista, per poi riprendere ad allattare come prima. Per sostituire la poppata, si può prelevare del latte in anticipo con un tiralatte, conservarlo in frigo, eseguire l’intervento e fornire al piccolo il latte precedentemente conservato. La mamma in allattamento può inoltre sottoporsi tranquillamente a eventuali radiografie, sia del cavo orale che di altre parti del corpo. Anche un’eventuale prescrizione di antibiotici non comporta alcun problema al bambino, purché siano di una classe compatibile con l’allattamento (sono da evitare tetracicline e chinolonici, ma gli altri sono assolutamente compatibili, come le penicilline e i loro derivati o le cefalosporine). Per la terapia antiinfiammatoria ed antidolorifica si possono usare farmaci come l’ibuprofene, dato che quantità minime di questo farmaco sono escrete nel latte materno.
Quando spuntano i denti da latte?
Si definisce come dentizione il processo di comparsa dei denti all’interno del cavo orale. In rapporto a tale processo, si possono distinguere una dentatura decidua (formata dai cosiddetti denti da latte) e una dentatura permanente. La dentatura decidua consta di 20 elementi dentari, 10 per ogni arcata: 4 incisivi, 2 canini e 4 molari. La dentatura permanente è formata invece da 32 elementi, 16 per ogni arcata: 4 incisivi, 2 canini, 4 premolari e 6 molari. Quasi tutti i denti permanenti sostituiscono i corrispettivi decidui, tranne i molari permanenti che non hanno un dente deciduo soprastante. Infatti sono i premolari permanenti ad erompere al posto dei molari decidui.
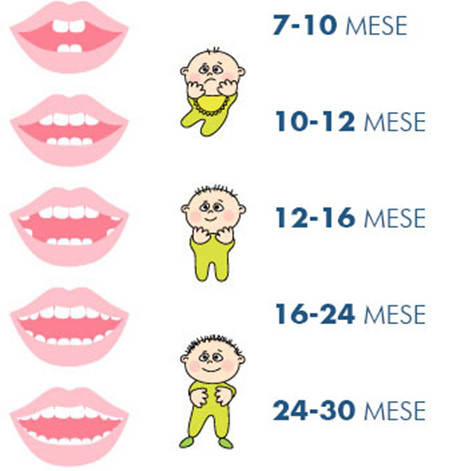
- I primi denti ad erompere nei bambini sono gli incisivi centrali inferiori all’età di 5-7 mesi, seguiti dai superiori a 6-8 mesi.
- Successivamente si avrà l’eruzione degli incisivi laterali inferiori e superiori (rispettivamente 7-10 mesi e 8-11 mesi).
- Eromperanno poi i primi molari a 10-16 mesi, i canini a 16-20 mesi e i secondi molari a 20-30 mesi.
- Tra i 6 ed i 12 anni si osserva la cosiddetta dentizione mista (permuta), caratterizzata dai decidui che esfoliano man mano e dai permanenti in via di eruzione.
- Intorno ai 6 anni erompono in arcata i primi molari permanenti, ai 6-7 anni gli incisivi centrali, ai 7-8 gli incisivi laterali, ai 9 anni i primi premolari, ai 9-11 anni i canini, ai 10-11 anni i secondi premolari e ai 12 i secondi molari, infine i terzi molari possono erompere dai 17 ai 30 anni o spesso rimangono inclusi.
Denti da latte: perchè è importante curarli?
I cosiddetti “denti da latte” (in gergo medico chiamati “denti decidui“) sono la prima dentatura temporanea dei vostri bambini, pertanto sono destinati a cadere per essere sostituiti dai denti permanenti. Nonostante la loro temporaneità, non bisogna assolutamente trascurare la cura di questi denti, ma è opportuno iniziare proprio da qui ad insegnare ai vostri bambini l’importanza di una corretta igiene dentale. Prevenire e curare le carie dei piccoli pazienti è molto importante per 2 motivi:
- La struttura dei denti da latte è più fragile rispetto a quelli permanenti. Per questo motivo è molto più facile che si formino delle carie causando infezioni gengivali e dolore;
- La perdita precoce dei denti da latte, causata dal una mancanza di cure e igiene orale, può causare in futuro problemi di allineamento di tutta la dentatura.
Prima visita dai 5 anni con un team dedicato.
Denti del giudizio: perchè e quando fare un'estrazione?
Gli ottavi, o meglio conosciuti come denti del giudizio, se sani e ben posizionati costituiscono un patrimonio prezioso per la bocca, ma se la mandibola e la mascella non sono abbastanza larghe da poterli alloggiare è consigliata l’estrazione in caso di denti erotti e denti inclusi. Nel primo caso i DENTI PARZIALMENTE EROTTI possono favorire il ripetersi di infezioni causando dolore, gonfiore, e difficoltà ad aprire la bocca. Nel caso di DENTI INCLUSI, ovvero denti parzialmente intrappolati dentro l’osso, essi possono danneggiare o spostare denti vicini. Se il dente rimane incluso, ci possono essere due cause:
- Manca il posto per erompere a causa della conformazione della mascella e della mandibola
- L'asse di crescita del dente non è orientato correttamente.
Prima visita dai 5 anni con un team dedicato.

Quando estrarre i denti del giudizio?
Il dentista può monitorarne la crescita attraverso un esame radiografico per valutarne lo stato di salute; se insorgono dei problemi è necessario estrarli. Nelle persone giovani in caso di indicazione di estrazione di denti del giudizio è meglio non attendere troppo: prima dei 18/20anni infatti le radici non sono ancora completamente formate, il tessuto osseo è più tenero, la possibilità di danneggiare le strutture circostanti sono minori e la guarigione è più veloce.
Ortodonzia: quando è il momento giusto per il primo apparecchio?
I primi problemi di malocclusione e di mal posizionamento dei denti sono chiaramente visibili intorno agli 8 anni. Ecco perché si consiglia l’utilizzo dei primi apparecchi ortodontici tradizionali intorno a questa età. È importante differenziare problematiche dentarie da problematiche scheletriche, essendo le prime risolvibili anche in un secondo periodo della crescita. Le problematiche scheletriche devono essere affrontate precocemente in maniera tale da condizionare il pattern di crescita del piccolo paziente in maniera favorevole a fini estetici e funzionali. Grazie all’ortodonzia intercettiva è possibile appunto intercettare, in maniera preventiva, i problemi di questo tipo. All’età di 6 o 7 anni si possono già effettuare i primi trattamenti ortodontici, in anticipo, con la possibilità di ottenere dei risultati più efficaci in quanto le ossa dei vostri bambini sono ancora morbide e si modificano più velocemente.
L'apparecchio in età adulta
In età adolescenziale e adulta si può ricorrere invece all’utilizzo dell’ortodonzia invisibile per correggere problemi di allineamento dei denti. Grazie all’Apparecchio Invisibile è possibile ottenere risultati assolutamente efficaci senza il fastidio estetico dell’apparecchio tradizionale. Un consulto con il medico specialista potrà indicare la modalità di trattamento più indicata al singolo caso.
Carie dei denti: le cause e come si formano
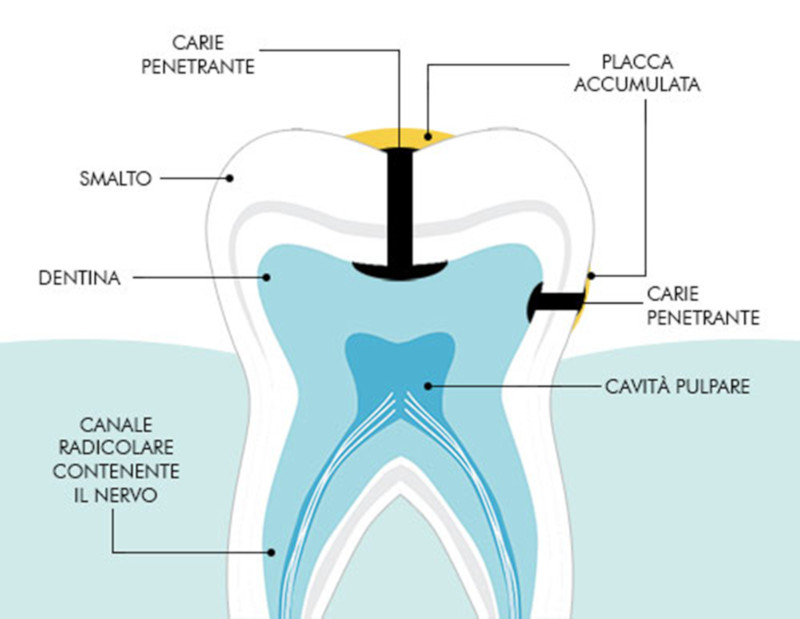
La carie è una patologia a tutti gli effetti. Si può definire la carie come una malattia infettiva che colpisce i tessuti duri del dente, cioè smalto e dentina. Origina dalla superficie dei denti, può arrivare in profondità fino alla polpa dentale e si presenta sotto forma di lesione cavitata. La carie si forma in seguito all’azione dei batteri, normalmente presenti all’interno del cavo orale, accumulati nella placca batterica. La placca aderisce tenacemente allo smalto dei denti e per questo è importante rimuoverla quotidianamente in modo meccanico, cioè spazzolando i denti. Quando i batteri raggiungono la polpa (non è detto che sia la cavità a raggiungere la cavità pulpare, ma è possibile che i batteri infettino la polpa passando attraverso i tubuli della dentina) si hanno i primi sintomi dolorosi. I batteri creano un ambiente acido, che consuma lo smalto, nutrendosi di carboidrati. L’assunzione frequente di carboidrati infatti rappresenta uno dei principali fattori causanti la carie, specialmente per cibi che rimangono facilmente incastrati tra i denti come caramelle, biscotti, patatine etc. Altri fattori che influiscono sull’insorgenza di carie sono legati all’anatomia e fisiologia personali: la salivazione e la forma dei denti. La saliva è un importante agente antibatterico e di detersione, quindi una scarsa salivazione può favorire lo sviluppo di carie. Allo stesso modo un’anatomia dei denti con solchi profondi può essere un fattore predisponente per la carie. La carie non ha quindi una sola causa, ma tutti questi fattori concorrono insieme alla sua formazione, perciò si definisce la carie come una patologia ad origine multifattoriale.
La malattia paradontale
Le patologie parodontali, volgarmente definite in fase avanzata col nome di piorrea, nascono generalmente da una gengivite che poi si aggrava con gli anni fino a diventare una vera e propria parodontite o malattia parodontale. Le forme più comuni possono portare alla perdita dei denti se non vengono curate: si comincia con il sanguinamento gengivale o gengivite non curata che poi può lentamente evolvere in qualcosa di più severo. Ma cosa succede esattamente ai nostri denti? Vi è un accumulo di tartaro e placca sotto la gengiva, si crea un’infiammazione cronica del legamento parodontale, un legamento quasi invisibile che c’è fra dente e osso. Esistono dei meccanismi immunitari che provocano la distruzione di questo legamento e venendo meno si crea quella che viene definita la tasca parodontale (o sacca detto in modo improprio) che si approfondisce fino a quando arriva all’apice del dente generando l’ascesso parodontale: si gonfia la gengiva e fa male, il dente si muove moltissimo e bisogna toglierlo; questo è proprio alla fine quello che capita se non si cura per tempo la malattia parodontale. Tra i campanelli d’allarme ci può essere il sanguinamento (nelle persone che non fumano, perché nei fumatori il sanguinamento gengivale molto spesso è assente per la riduzione dell’apporto vascolare causato dalla nicotina). Pertanto, che ci sia sanguinamento o no, si riscontra una mobilità dentale minima o una perdita di gengiva, cioè una recessione che peraltro non è sempre patologica. La recessione delle volte può essere presente in misura minima anche a causa di uno spazzolamento troppo aggressivo delle gengive. L’unica cosa da fare per diagnosticarla è una visita dall’odontoiatra che con una sonda parodontale prova a verificarne la profondità. Tra le cause ci sono dei fattori ereditari o di familiarità. Infatti si riscontra il più delle volte nelle persone che hanno perso, come i propri genitori, i denti in giovane età; poi c’è una causa legata alla scarsa igiene orale, la trascuratezza e il fumo. Per prevenire è importante l’igiene dentale, a maggior ragione se c’è una malattia parodontale, perché è una malattia cronica. Se le tasche parodontali non sono molto profonde, fino a 4-5 mm, è sufficiente alcune volte fare le levigature che sono delle pulizie dentali sottogengivali facendo l’anestesia locale in 4-5 sedute; in questo caso il tartaro viene rimosso da sotto la gengiva. Se le tasche parodontali sono più profonde, la soluzione migliore è chirurgica: in questo caso si fanno degli interventi dove viene aperta la gengiva e si pulisce al di sotto per togliere il tartaro e soprattutto il tessuto che si è formato al posto del parodonto (chiamato tessuto di granulazione). Se ci sono dei difetti molto importanti si possono fare delle ricostruzioni di osso, se invece il dente o i denti sono compromessi dovranno essere estratti. L’età in cui si viene più colpiti? L’età media è dopo i 30-35 anni mentre la fase massima è intorno ai 55-60 anni: a quel punto c’è un peggioramento notevole. Parola d’ordine prevenzione!
L'ascesso
Si definisce ascesso dentale, detto anche ascesso periapicale o ascesso alveolare, una raccolta circoscritta contenente pus, situata nella zona attorno all’apice o alla radice di un dente La raccolta di pus tende a migrare verso la superficie, comparendo di solito come una tumefazione ben delimitata in corrispondenza della gengiva. Si tratta di una reazione infiammatoria del nostro corpo, nel tentativo da parte dell’organismo di contenere ed eliminare l’infezione. L’ascesso può essere principalmente di due tipi:
- Ascesso dentale parodontale, causato da un’ infezione a carico dell’apparato di sostegno del dente, cioè gengiva, osso alveolare e legamenti
- Ascesso dentale periapicale, dovuto ad un’infezione derivante dalla polpa dentale in seguito a carie
Il sintomo principale dell’ascesso dentale è solitamente un forte dolore proveniente da un dente, ma il paziente può accusare anche tumefazione, gengive gonfie, alitosi, ipersensibilità dentinale, febbre ed ingrossamento dei linfonodi del collo. La reazione infiammatoria è causata dall’arrivo dei batteri, delle relative tossine e dei prodotti del metabolismo batterico nei tessuti periapicali del dente (legamento parodontale ed osso) attraverso i canali interni del dente stesso. Nel caso il dente alla base del problema non sia chiaramente individuabile all’esame clinico, analisi radiografiche sono fondamentali per rilevare una carie o le tracce di una precedente devitalizzazione incongrua, possibili fonti originarie del problema. Trattandosi di un’infezione, l’ascesso dentale richiede una cura antibiotica, eventualmente supportata dalla somministrazione di farmaci antidolorifici per alleviare il dolore. E’ fondamentale poi il drenaggio del pus ai fini di una corretta guarigione. Questo potrà essere ottenuto, a seconda della posizione in cui si trova la raccolta purulenta, attraverso il dente, come prima fase del necessario trattamento endodontico dello stesso, oppure tramite incisione della raccolta attraverso cute o mucose.
Bruxismo e parafunzioni
Il bruxismo è una parafunzione, una condizione che porta i denti ad essere a contatto fra di loro più ore al giorno invece che pochi minuti cioè durante la masticazione. Le persone che soffrono di bruxismo tendono a digrignare i denti sia di giorno che di notte. Possono esserci delle varianti: alcune persone tendono a digrignare i denti solo di notte, altre solo di giorno però fondamentalmente questo porta sempre o molto spesso a un’usura dei denti sulla superficie masticante. E’ più grave quello notturno perché non ce ne rendiamo conto e quindi magari per 8 ore cioè durante tutto il sonno continuiamo a rovinare i denti? Generalmente il bruxismo non avviene proprio tutta la notte ma solo in alcune fasi del sonno; comunque, di notte, sicuramente è incontrollabile per cui chi soffre di bruxismo notturno se lo porta avanti probabilmente per sempre e non ci sono molte soluzioni per contrastarlo se non l’utilizzo dei bite o delle placche di svincolo che servono a distanziare le arcate ed evitare che si usurino i denti. Le cause del bruxismo non sono note, tempo fa si pensava che il bruxismo servisse per spianare tutte quelle interferenze occlusali che ci sono in certe persone che hanno una malocclusione. Questo può essere vero delle volte nei bambini quando c’è una dentizione mista con denti decidui, denti da latte e denti permanenti, però nelle persone adulte si è visto che anche dopo aver eliminato completamente le interferenze occlusali continuavano a soffrire di bruxismo. In generale nei bambini è meglio aspettare, magari valutare se mettere un apparecchio ortodontico perché c’è una malocclusione. Il bite è un cuscinetto in pratica che impedisce alle 2 arcate di toccarsi E’ un bite prescritto dall’odontoiatra, rigido, realizzato prendendo le impronte delle arcate dentali. Generalmente il bite si mette nell’arcata superiore e deve essere poco ingombrante. Lo spessore varia a seconda dell’occlusione del paziente e dev’esser fatto prendendo le impronte di entrambe le arcate con precisione. I modelli, i calchi in gesso che vengono sviluppati dall’impronta vengono montati in un’apparecchiatura che si chiama articolatore che simula i movimenti della mandibola. Viene poi fatto un aggiustamento occlusale, si va a controllare dove ci sono i precontatti; il bite si tiene in genere durante la notte. Nel caso invece di scricchiolio alla mandibola nel movimento di apertura e chiusura potrebbe trattarsi di un problema che noi definiamo un disordine cranio-mandibolare, cioè una mal posizione del disco articolare che è presente nell’articolazione tempo-mandibolare cioè quella articolazione che collega la mandibola al cranio, è un’articolazione doppia cioè ce n’è una a destra e una a sinistra ed è molto complessa perché è un’articolazione che può subire delle patologie anche se ci sono delle malocclusioni dentarie, quindi se c’è perdita di elementi dentali oppure un morso aperto o qualche altro tipo di malocclusione può subire uno stress eccessivo, quindi questo disco si sposta, alcune volte addirittura il paziente oltre al click può rimanere anche con difficoltà nell’apertura della bocca. In questi casi sicuramente si consiglia la visita da un odontoiatra che si occupi di disordini cranio-mandibolari o gnatologia. La persona che soffre di bruxismo se digrigna i denti durante la notte o li tiene serrati affatica la muscolatura masticatoria quindi al mattino al risveglio uno può avere già dolori muscolari, mal di testa. Però in questo caso si consiglia una valutazione dallo specialista. Poi però ci possono essere anche altri problemi alla colonna cervicale quindi è da valutare nel suo insieme. Le malocclusioni hanno un’origine, più che genetica, familiare.Cosa può peggiorare una malocclusione? Generalmente il compagno o la compagna se ne accorgono perché sentono proprio questo rumore di stridio. Ci si accorge poi dal fatto che ci si sveglia al mattino con dei dolori. In ogni caso se si hanno dei dubbi una visita dal dentista può chiarire la situazione.
Estrazioni
Cosa fare dopo:
- Mantenere sulla zona una garza umida in modo da facilitare la coagulazione
- Dieta liquida e fredda per le prime 24 ore (gelato, yogurt, formaggio spalmabile, etc)
- Assumere un farmaco antidolorifico se necessario, al risveglio dall'anestesia (MAI a stomaco vuoto!)
- Dal giorno successivo all'estrazione utilizzare collutorio spray CORSODYL o DENTOSAN o CURASEPT 2 volte al giorno x 7 gg dopo la normale igiene domiciliare
- NON fare sciaqui per le prime 24 ore dopo l'intervento
- NON assumere bevande o cibi caldi nè troppo duri nè con semini
- NON fumare per 2- 3 giorni
- NON assumere aspirina
- NON irritare la zona dell'intervento con cibi duri, piccanti o speziati
- NON praticare attività fisica per almeno 2-3 giorni
- L'effetto dell'anestesia permane solitamente per un paio d'ore
- E' normale un lieve sanguinamento per le prime 24 ore
- Il gonfiore, ove presente, raggiunge il massimo dopo le prime 24 dall'intervento e può durare fino a una settimana dall'estrazione. Può comparire in alcuni casi anche un livido